Difficoltà interpersonali e disturbi dell’alimentazione
Riccardo Dalle Grave
Le difficoltà interpersonali sono comuni nelle persone con disturbi dell’alimentazione, ma generalmente si risolvono con il miglioramento del problema alimentare e non interferiscono con il trattamento. In un sottogruppo di persone però i problemi interpersonali sono marcati e interagiscono con il disturbo dell’alimentazione contribuendo a mantenerlo e ostacolano il trattamento. Alcuni esempi di marcate difficoltà interpersonali che tendono a mantenere il disturbo alimentare e/o interferire con l’attuazione del trattamento sono descritti nei paragrafi seguenti.
Isolamento sociale e deficit di funzionamento interpersonale
Il problema interpersonale più frequente negli adolescenti con disturbi dell’alimentazione è la mancanza di relazioni soddisfacenti. Le persone con questo problema mancano di abilità sociali o hanno modi disfunzionali e pervasivi di reagire alle relazioni. In queste situazioni, la ricerca della magrezza può diventare un mezzo disfunzionale per cercare di piacere di più agli altri e per sviluppare relazioni più intime e soddisfacenti.
Conflitti interpersonali
I conflitti interpersonali accadono quando una persona e almeno un altro significativo hanno aspettative non reciproche sui ruoli che dovrebbero avere nella relazione. Le dispute di questa natura possono essere presenti con qualsiasi figura importante nella vita delle persone con disturbo dell’alimentazione, come i genitori, i fratelli, le sorelle e gli amici.
In un sottogruppo di persone affette da disturbi dell’alimentazione, i conflitti interpersonali possono essere un importante fattore scatenante e mantenente il disturbo. Per esempio, un’adolescente costantemente trattata come una bambina dalla mamma da cui vorrebbe essere più indipendente e autonoma, può usare il controllo sull’alimentazione per far valere la sua indipendenza e autonomia nei confronti della madre, che però reagisce trattando la figlia ancora più da bambina. In un altro caso le emozioni scatenate dal conflitto con il padre possono essere modulate da una adolescente con gli episodi di abbuffata.
Transizione dei ruoli
In un sottogruppo di adolescenti le difficoltà legate alla transizione di ruolo sono uno dei principali fattori scatenanti e mantenenti i disturbi dell’alimentazione. Tali transizioni sono comuni nelle persone con disturbi dell’alimentazione perché data la loro età, devono affrontare alcuni cambiamenti importanti come la modificazione della forma del corpo, l’inizio di una nuova scuola, le prime esperienze con l’altro sesso, ecc. Per esempio, nella prima adolescenza lo sviluppo dei caratteri sessuali secondari e l’abbandono del corpo “sicuro” da bambina, con le maggiori attenzioni da parte altro sesso e la necessità di sviluppare una graduale autonomia dai genitori, possono portare una persona a sentirsi fuori dal controllo e a iniziare una dieta che ha il vantaggio sia di far sentire più in controllo sia di riportare il corpo alle fattezze prepuberi. Le abbuffate e il vomito autoindotto, invece, possono essere usati per modulare le emozioni negative comparse dopo l’interruzione di una relazione sentimentale.
Meccanismi di mantenimento del disturbo dell’alimentazione
Le difficoltà interpersonali contribuiscono a mantenere il disturbo dell’alimentazione attraverso vari meccanismi (Figura). Gli esempi includono:
- Tensioni familiari che intensificano la restrizione dietetica, soprattutto nelle pazienti più giovani. Un processo che riflette l’intensificazione della loro necessità di avere un senso di controllo spostata sul controllo dell’alimentazione
- Alcuni ambienti interpersonali (scolastici e familiari) che intensificano le preoccupazioni per il peso, la forma del corpo e il controllo dell’alimentazione
- Eventi interpersonali avversi e i cambiamenti emotivi associati che influenzano il controllo dell’alimentazione e favoriscono gli episodi di abbuffata
- Difficoltà interpersonali persistenti che minano l’autostima e che portano le pazienti a lottare ancora di più per raggiungere alcuni obiettivi valutati positivamente come il successo di controllare il peso, la forma del corpo e l’alimentazione.
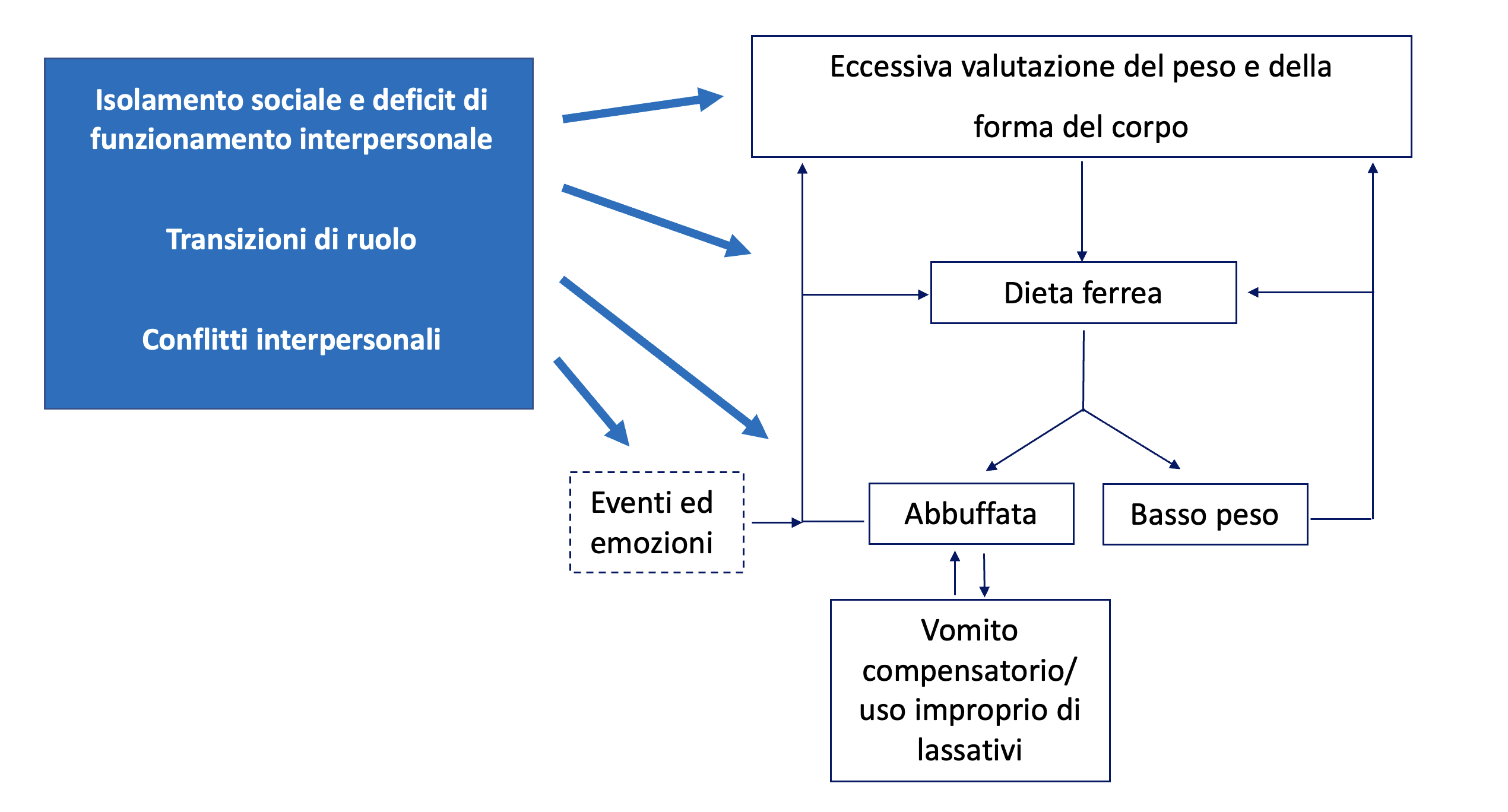
Figura. Interazione delle difficoltà interpersonali con la psicopatologia del disturbo dell’alimentazione
Meccanismi attraverso cui ostacolano il trattamento
Le difficoltà interpersonali marcate ostacolano il trattamento attraverso due meccanismi principali:
- Turbolenza interpersonale. Le difficoltà interpersonali dirottano dal trattamento o fanno ridurre l’adesione all’esecuzione dei compiti a casa
- Vuoto interpersonale. L’assenza di relazioni può danneggiare l’implementazione del trattamento (per es. stabilire l’alimentazione regolare e sviluppare altri domini di valutazione)
Affrontare le difficoltà interpersonali
La terapia comportamentale cognitiva migliorata (CBT-E), un trattamento basato sull’evidenza raccomandato per i disturbi dell’alimentazione negli adulti e negli adolescenti, affronta direttamente le difficoltà interpersonali quando:
- Contribuiscono in modo significativo al mantenimento del disturbo dell’alimentazione
- Interferiscono con l’attuazione del trattamento
- Si affronta la bassa autostima attraverso la gestione delle difficoltà interpersonali.
Questa decisione viene solitamente presa dopo quattro settimane nelle persone che non sono sottopeso, o durante il processo di recupero del peso in quello che sono sottopeso. Per capire se le difficoltà interpersonali devono essere affrontate dal trattamento si effettua l’analisi della storia interpersonale del paziente: una procedura che aiuta a identificare i problemi interpersonali di maggiore impatto e se ci sono altri problemi interpersonali problematici associati. Se si raggiunge la conclusione che le difficoltà interpersonali sono un problema da affrontare, il trattamento affronta in contemporanea i problemi interpersonali e la psicopatologia del disturbo dell’alimentazione.
La CBT-E tratta le difficoltà interpersonali in un modulo specifico che ha due obiettivi correlati: (1) risolvere il problema o i problemi interpersonali identificati; (2) migliorare in generale il funzionamento interpersonale. Questi due obiettivi possono essere raggiunti utilizzando due strategie principali.
La prima strategia è combinare la CBT-E con la psicoterapia interpersonale (IPT), un trattamento psicologico basato sull’evidenza specificamente progettato per migliorare il funzionamento interpersonale. La IPT è stata originariamente ideata per la gestione della depressione clinica, ma in seguito ha dimostrato di essere anche efficace nel trattamento della bulimia nervosa, diventando il principale trattamento empiricamente supportato per la bulimia nervosa dopo la CBT.
La seconda strategia è utilizzare strategie e procedure cognitivo comportamentali per affrontare i principali processi che mantengono le difficoltà interpersonali. Queste includono, tra gli altri, la risoluzione dei problemi, la comunicazione assertiva, l’affrontare l’evitamento interpersonale, la ristrutturazione cognitiva di pensieri e credenze disfunzionali e lo sviluppo di nuovi interessi e relazioni.
Il vantaggio di utilizzare strategie cognitivo comportamentali è di mantenere un approccio simile a quello utilizzato per affrontare il disturbo dell’alimentazione, senza confondere il paziente e ridurre i rischi di diluire gli effetti dei singoli interventi. Inoltre, solo pochi terapeuti sono formati sia nella CBT-E che nel IPT, e quelli esperti nella CBT-E sono più a loro agio nell’usare strategie e procedure cognitivo comportamentali rispetto a quelle previste dall’IPT. Infine, la CBT ha integrato un numero crescente di processi interpersonali e modelli interpersonali senza compromettere la teoria di base e i pazienti tendono ad applicare errori di ragionamento assunzioni e comportamenti disfunzionali simili a quelli che mantengono la psicopatologia del disturbo dell’alimentazione.
Il miglioramento delle difficoltà interpersonali ottiene effetti benefici attraverso diversi potenziali meccanismi. Per esempio, aiutare ad affrontare la transizione del ruolo può essere di grande aiuto per i pazienti che, per l’effetto del disturbo dell’alimentazione, non hanno affrontato le naturali sfide interpersonali dell’adolescenza e della prima età adulta. In altri pazienti, sviluppare domini di autovalutazione che coinvolgono le relazioni interpersonali può indirettamente ridurre l’importanza che attribuiscono al controllo dell’alimentazione, del peso e della forma del corpo. Infine, in alcuni pazienti il senso di essere in grado di influenzare la loro vita interpersonale può ridurre il loro bisogno di controllare il cibo, la forma e il peso.
Bigliografia
Dalle Grave R, el Khazen C. Terapia cognitivo comportamentale per i disturbi alimentari nei giovani: una guida per i genitori. Londra: Routledge; 2022.
Dalle Grave R, Calugi S. Terapia cognitivo-comportamentale per adolescenti con disturbi alimentari. New York: Guilford Press; 2020.
Fairburn CG. Terapia cognitivo-comportamentale e disturbi alimentari. New York: Guilford Press; 2008.
